Artigo:Impact of antibacterials on subsequent resistance and clinical outcomes in adult patients with viral pneumonia: an opportunity for stewardship
 Autores: Matthew P. Crotty e mais
Autores: Matthew P. Crotty e mais
Local: Saint Louis, EUA
Fonte: Critical Care (2015) 19:404
Estudo: Os autores estudaram o impacto da antibioticoterapia em pneumonia viral dos desfechos clínicos e no desenvolvimento de resistência.Realizaram um estudo retrospectivo em um único hospital, em pacientes adultos internados e que realizaram pesquisa de etiologia viral em pneumoniaatravés de um painel de 17 vírus e três bactérias (FARP, teste de ácido nucleico multiplex): Bordetella pertussis, Chlamydophila pneumoniae, Mycoplasma pneumoniae, adenovirus, coronavirus HKU1, coronavirus NL63, coronavirus 229E, coronavirus OC43, influenza A, influenza A subtipo H1, influenza A subtipo H3, influenza A subtipo 2009 H1, influenza B, metapneumovirus humano, parainfluenza 1, parainfluenza 2, parainfluenza 3, parainfluenza 4, RSV, e rinovirus/enterovirus.
Os grupos definidos foram: tratamento antimicrobiano curto (<3dias), tratamento antimicrobiano longo (>3 dias).
Resultados: Um total de 174 pacientes (tratamento longo, n = 67; tratamento curto, n=28; infecções mistas vírus-bactéria, n =79). 56,3% destes eram imunodeprimidos. Os vírus mais frequentemente identificados foram:
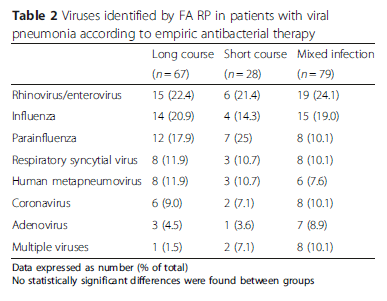
107 pacientes foram internados do pronto-socorro com pneumonia viral, 63 com infecção pura e 44 com infecção mista. Os demais vieram internados de outra origem. Devido à grande frequência de imunodeprimidos, internação prévia e uso de antimicrobianos de amplo espectro foram frequentes. Ainda assim, aqueles com pneumonia viral e uso de antimicrobiano por tempo prolongado apresentaram maior chance de colonização ou infecção por agentes resistentes:

Comentários: O programa de racionalização de antimicrobianos muitas vezes acaba sendo focado para pacientes graves e para a UTI. Este foco ocorre porque o manejo do antimicrobiano nestas condições é mais difícil e demanda frequentemente a presença de especialista. Mas na maioria das vezes o que ocorre é a consultoria em infectologia, e não um programa estruturado de racionalização de antimicrobianos.
As oportunidades de prevenção de resistência nesta população são menos evidentes. Pela própria gravidade, ambiente e tempo de hospitalização, a possibilidade de colonização e infecção por agentes multirresistentes é mais provável. A discussão de cuidados gerais (incluindo precauções), dimensionamento de pessoal e estrutura física pode ter resultados mais marcantes do que o uso de antimicrobianos.Nesta população, melhoria de diagnóstico, de-escalonamento e redução de duração habitualmente são mais factíveis e trazem maior impacto que a escolha do antimicrobiano.
As maiores oportunidades de racionalização de antimicrobianos está nos pacientes onde não se espera o desenvolvimento de resistência. Principalmente no paciente que vem do pronto-socorro, com quadro inflamatório não infeccioso, ou com terapia de amplo espectro desnecessária. Em geral os programas de racionalização colocam estas unidades em segundo plano. Mas, por exemplo, um idoso com quadro respiratório viral agudo que recebe antimicrobiano desnecessariamente, também ganha dias de internação, acesso vascular, infecção do acesso vascular, contato com pacientes colonizados e toxicidade. Fatores de risco para resistência, morbidade e óbito.
Este estudo reforça esta visão, mesmo sendo um estudo de um só centro e com limitações diagnósticas, seleção de pacientes e de avaliação pelo fato de ser retrospectivo.
Sem colocar em desmerecimento a necessidade de consultoria, papel do infectologista clínico, o programa de racionalização não pode virar as costas para o paciente mais simples, onde aparentemente o papel do infectologista é menos urgente. Tudo é uma questão de foco.
Marcado:ccih, Pneumonia, Racionalização de antimicrobianos
Deixe um comentário