Artigo: The Impact of Timing of Antibiotics on Outcomes in Severe Sepsis and Septic Shock: A Systematic Review and Meta-Analysis
Autores: Sarah A. Sterling, W. Ryan Miller,Jason Pryor, Michael A. Puskarich, Alan E. Jones
Local: Department of Emergency Medicine, University of Mississippi School of Medicine
Fonte: Critical Care Medicine 2015 Sep;43(9):1907-15.
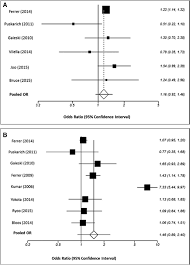
O estudo: Os autores realizaram uma mata-análise investigando a associação entre o uso de antimicrobiano em 1h após diagnóstico de sepse grave e mortalidade. De 1115 estudos  levantados com as palavras-chave, foram separados 11 para análise.
levantados com as palavras-chave, foram separados 11 para análise.
Resultados: Eles analisaram o impacto da antibioticoterapia, segundo as recomendações, 1h após o estabelecimento do choque séptico, ou 3h após a triagem (o que não é realizado em boa parte dos protocolos brasileiros). Os resultados não confirmam a evidência de benefício com antibioticoterapia precoce.
Comentários: Os protocolos de sepse são um grande avanço em termos de segurança do paciente. O maior problema ligado a eles não é seu conteúdo, mas a forma burocrática e automática com que são adaptados e implementados. O controle de infecção em alguns momentos está em choque com esta engrenagem burocrática porque:
- Os protocolos, perante o modo de trabalho despersonalizado de muitos hospitais, padronizaram esquemas, que na maioria das vezes não são alterados na visita do médico assistente ou com o resultado de culturas. Assim, vemos pacientes com febre de 38 graus e uma taquicardia de 98BPM sem evidência de infecção ser tratado com piperacilina-tazobactam. O mesmo esquema prescrito para um resfriado, para uma pneumonia comunitária ou infecção da corrente sanguínea. A decisão da escolha do antimicrobiano se tornou burocrática e imprópria. É por isto que o fim do termo SIRS é bem vindo (Manter o alerta e a segurança, mas não provocar dano secundário).
- A evidência de Kumar (2006) mostra que o benefício da antibioticoterapia em 1h ocorre para pacientes com hipotensão refratária. De forma impensada, muitos indicaram inicio imediato de antibioticoterapia para sinais de SIRS, que são somente um alerta para que se confirme ou não o diagnóstico de sepse grave. Com isto, o consumo de antimicrobianos (especialmente os novos, de maior espectro e custo) aumentou, “justificadamente”.
É por causa deste último evento adverso da aplicação dos protocolos de sepse que este estudo vem a calhar. O que vale a pena discutir não é o abandono do conceito, afinal este pacote de medidas, o olhar de gestão sobre o paciente e o alerta sobre a sepse como um todo fazem a diferença, e há evidência para isto. A questão que acaba sendo levantada é se não seria mais prudente realizar, após a triagem com a suspeita, ou confirmação da sepse grave, uma avaliação diagnóstica e de escolha de esquema menos burocrática. A hipersimplificação provocada por gerenciamento de protocolos barato e sem estímulos sabota os esforços de racionalização de antimicrobianos feita pelas CCIHs.
Marcado:Racionalização de antimicrobianos, Sepse
Deixe um comentário